産科
妊娠
妊娠したかも?
妊娠の吉兆・妊娠初期症状
- 生理が遅れた。
- 熱っぽい。
- 眠い。だるい。
- 食欲がない。
- おりものの量が増えた。色が変わった。
- 少量の出血がある。
- 腹痛・下腹部が痛む。
- 胸やお腹が張る感じがする。
- 常に眠気を感じる。昼間に眠くなる。
- 食欲がなくなった、食欲がありすぎる。
- めまいやふらつきを感じる。
- 身体が熱っぽくなる。
- わけもなくイライラしたり、気分が落ち込んだりする。
このような症状の方は産婦人科をご受診ください。
子宮外妊娠の可能性もありますので早めに医師の診察を受けてください。
妊婦健診

妊婦健診はお母さんの健康状態、おなかの赤ちゃんの状態を把握し、妊娠が順調に推移しているかをチェックする、とても大切な健診です。
妊娠中は体の中で様々な変化が起こっています。何らかの問題が起こっている可能性もゼロではありません。定期的に検査を受けることで出産時のリスクを軽減し、赤ちゃんの状態も確認しながら、不安や心配なく出産に臨めるようにするため、妊婦健診は必ず受けるようにしましょう。
妊婦健診では、妊娠週数に応じた診察を行い、お母さんの健康状態、およびお腹の赤ちゃんの発育状態を確認する検査を行います。基本的なものとしては、体重や血圧の測定、尿検査(糖、タンパクなどを調べる)を行います。
また、妊娠・出産には不安や疑問がつきものです。妊婦健診は医師や助産師に相談できる貴重な場でもあり、各種のアドバイス(保健指導)も行っていきます。具体的には、妊娠期間中の食事や生活に関すること、妊娠・出産・育児に関する不安やお悩みへの相談、さらには家庭環境や経済的な問題などで個別支援を要する方には適切な保健・福祉サービスにつなげていけるよう、自治体の保健師等と協力して対応いたします。
妊婦健診は少なくとも毎月1回、妊娠24週目以降は2週間に1回は、必ず受けるようにしましょう。健診日以外でも、悪阻(つわり)がひどい、出血がある、お腹が痛い等々、何かおかしいなと感じたら、すぐにご受診ください。
妊婦健診のスケジュール
当院で行っている妊婦健診のスケジュールの目安をご紹介します。
体重測定、血圧測定、尿検査(尿たんぱく・尿糖)などの基本的な検査は毎回の妊婦健診で行うほか、その時期に必要とされる以下のような検査を行っていきます。
- 妊娠5週~初期
-
- 尿検査(妊娠判定)
- 経膣超音波(子宮の中で妊娠しているか赤ちゃんの心臓の動きがみえるか、順調に育っているかを確認します)
医師の診断の結果、妊娠が確認されたら母子手帳をもらいに行き、次の健診からが公費になります。
- 妊娠初期~23週
-
4週間に1回の健診。
- 経膣超音波(出産予定日の決定・子宮の状態、胎盤の位置などの週数に応じた健診。)
- 妊娠初期検査:血液検査(血液一般、感染症の有無の確認)+子宮頸がん検査+クラミジア検査を行います。
- 初期検査の結果を説明いたします。
- 入院の手続きは20週までにお願い致します。
(予約金100,000円、産科医療賠償制度12,000円)
- 妊娠24週~35週
-

2週間に1回の健診になります。
- 血圧検査・体重測定・尿検査・経腟超音波・経腹超音波は毎回します。
- 血液検査(貧血・血糖)を22~24週の時に行います。
- 膣分泌物検査(GBS)を34~35週の時に行います。
- 妊娠36週~出産まで
-

週に1回の健診。
- 経腹超音波(赤ちゃんの成長や羊水量の確認をします。)
- NST(ノンストレステスト:胎児心拍モニターを40分程行います。)
- 帝王切開予定の方は術前検査を行います。
- B群溶連菌検査の結果を説明します。
- お住まいの市町村により、妊婦健康診査費助成券に制約があるため一部検査時期が異なる場合があります。また、お母さんや赤ちゃんの状況により検査内容が変動する場合もあります。
周産期管理
周産期とは妊娠22週から生後満7日未満までの期間を指します。当院ではこの周産期における妊娠、分娩に関わる母体・胎児管理と出生後の新生児の管理を行っていきます。この間に行われる医療は周産期医療と呼ばれ、母体、胎児、新生児を総合的に連続的に取り扱う医療となります。
周産期は、合併症妊娠や分娩時の新生児仮死など、母体・胎児や新生児の生命に関わる事態が発生する可能性が高くなる期間です。妊娠時・出産時ともに、母子の命が脅かされるような合併症はいくつもあります。例えば、妊娠時に高血圧をきたす妊娠高血圧症候群などがあります。こうした合併症は、妊娠初期から病院を定期的に受診することで、十分コントロールすることができるようになってきました。
当院では、周産期の管理につきまして、しっかりとした地域との医療連携を整えて取り組んでいますので、安心して出産に臨んでいただけます。
4D超音波外来
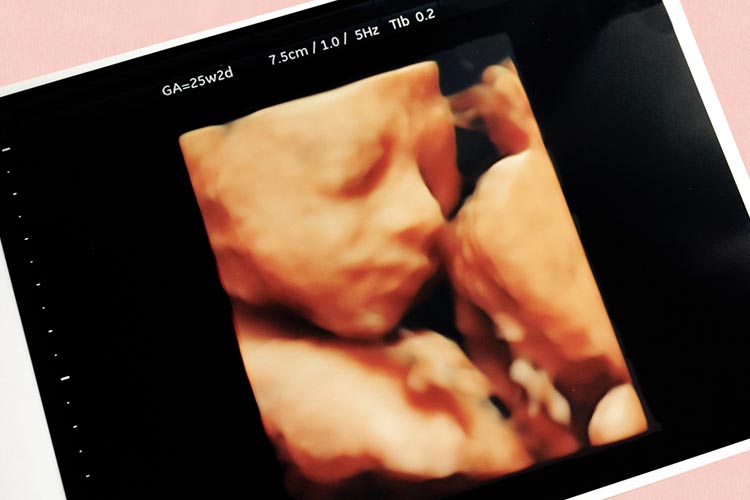
当院では、4D超音波(エコー)診断装置を導入しています。これはお腹の赤ちゃんの立体像(3D)に経時的(4D)要素を加えることで、胎児の立体的な動画映像をリアルタイムに観察できるものです。この4Dエコー検査は18週頃より可能となり、「4D超音波外来」にて受けていただくことができます。
赤ちゃんが動いている様子、場合によっては笑ったり、あくびをしたり、指をしゃぶったりしている様子を動画としてDVDに録画することもできます。エコー動画館のアプリを登録することによりスマホ、タブレット・パソコンで見ることができます。
詳しくは受付にお問い合わせください。
分娩
分娩には経腟分娩と帝王切開の2つの種類があります。さらに経腟分娩は自然分娩と、医療的な措置が必要な分娩(無痛分娩・計画分娩など)に分けられます。妊娠37~41週の間に医学的な処置を行わずに自然に陣痛が生じ、平均的な所要時間を大きく超えずに胎児と胎盤などの付属物が娩出され、母児共に健康で、分娩による何らかの障害を受けない経腟分娩のことを正常分娩と言います。
当院では自然なお産を目指しており、なるべく医療介入をせずに自然なお産を目指しています。
帝王切開
帝王切開とは、お母さん、もしくは赤ちゃんに何らかの問題が生じて、「経腟分娩で産む方が母体と胎児にとってリスクが高い」と医師が判断した場合に、手術で赤ちゃんを出産する方法です。日本では年間の出産件数は年々減少しているものの、帝王切開による出産は増加傾向にあり、近年ではほぼ5人に1人が帝王切開で出産しています。
帝王切開は判断するタイミングによって「予定帝王切開」と「緊急帝王切開」の2つに分かれます。
予定帝王切開
妊娠中の経過を観察し、経腟分娩よりも帝王切開の方がより安全と医師が判断した場合に、前もって手術をする日を決めて行うのが「予定帝王切開」です。例としては、逆子や巨大児、双子や三つ子など多胎妊娠、さらには胎盤が子宮口をふさぐ「前置胎盤」、帝王切開での分娩経験がある場合などに予定帝王切開が選択されることがあります。通常、赤ちゃんが十分に成長し、陣痛が起こる前の妊娠37〜38週頃に手術を行います。
緊急帝王切開
経腟分娩を予定していたものの、赤ちゃん、またはお母さんの体に何か問題が起き、急いで赤ちゃんを出産する必要があると判断された際、「緊急帝王切開」に切り替えられる場合があります。例としては「遷延分娩」「胎児機能不全」「常位胎盤早期剥離」などがあります。